A corrida acelerada por uma vacina contra o coronavírus
Ao mesmo tempo que buscam uma terapia adequada para aqueles que já contraíram a Covid-19, os cientistas tentam chegar a uma fórmula capaz de preveni-la
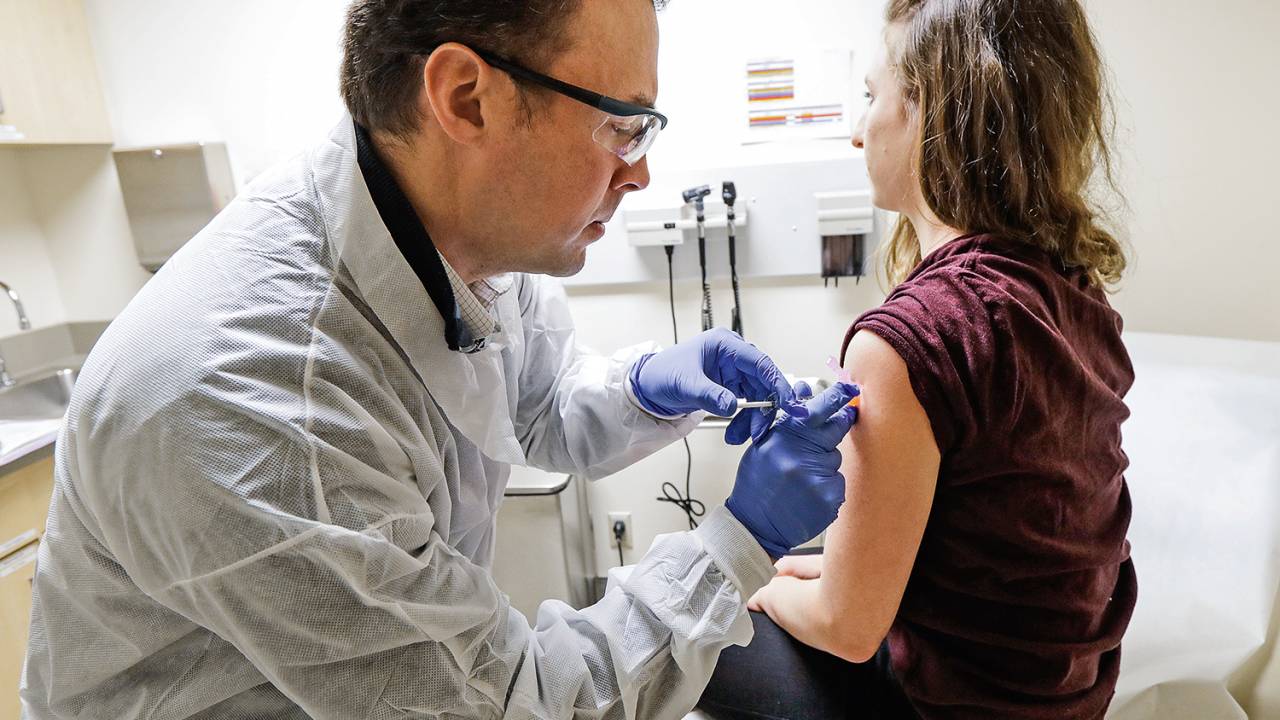
O surto começou na China. O patógeno responsável pela doença veio da grande família viral denominada coronavírus (CoV). Em poucos meses, dezenas de países somaram milhares de infectados, com mortes se sucedendo. Criou-se, então, uma demanda global por uma vacina. O quadro lhe soou familiar? Seguramente. Mas eis o dado desconcertante: não, as palavras acima não dizem respeito à atual pandemia que varre o planeta. A referência é ao que ocorreu em 2002 a partir da província de Guangdong, onde surgiu a Sars (sigla em inglês para síndrome respiratória aguda grave). Ela contaminou 8 000 pessoas e matou cerca de 800. No entanto, como foi controlada, os esforços para a produção de uma vacina cessaram. Em 2012 aconteceria algo semelhante com o Mers-CoV, causador da síndrome respiratória do Oriente Médio. Diante de tais antecedentes, é incontornável perguntar: haverá vacina contra o novo coronavírus, o Sars-CoV-2? Se sim, quando afinal?
Segundo a Organização Mundial da Saúde (OMS), existem atualmente setenta vacinas em desenvolvimento contra a Covid-19. Contudo, poucas estão sendo testadas em humanos. Há duas nos Estados Unidos, uma na Alemanha e outra feita pela empresa CanSino Biologics, de Hong Kong, junto com o Instituto de Biotecnologia de Pequim. No Reino Unido, a Universidade de Oxford planeja testar uma nova vacina em 500 pessoas já no mês de maio. Os pesquisadores ingleses são os que têm a previsão mais otimista entre seus pares mundo afora: eles imaginam que a vacina contra o novo coronavírus estará aprovada já no próximo mês de setembro. Os demais cientistas falam em fins de 2021, pelo menos.
O entusiasmo dos ingleses tem uma explicação: o ritmo acelerado das pesquisas. Um dos protótipos americanos, por exemplo, pulou o teste em cobaias, uma das etapas que, em ocasiões normais, seria indispensável (veja o quadro abaixo). Os órgãos reguladores costumam exigir provas de que um imunizante é seguro quando aplicado em animais de laboratório antes de liberar o teste em humanos. A justificativa para a ausência dessa fase no caso americano é que a vacina não se vale de um “vírus enfraquecido”, como o usual, e sim de um fragmento de seu material genético. A ideia, ainda não comprovada, é que isso basta para convocar uma resposta imunológica robusta do organismo — e sem tanto risco.

Outra etapa que poderá ser rifada se encontra exatamente em uma das fases de testes em humanos. O protocolo de segurança de vacinas exige que, antes de sua liberação, haja a inoculação em grande número de indivíduos durante um período extenso — no mínimo um ano. Entretanto, já se acredita nos meios científicos que a vacina ficará disponível tão logo seja provado que não provoca grandes efeitos colaterais em pessoas dos grupos de risco, eliminando-se a testagem em massa. Com isso, ganha-se uma redução de ao menos seis meses no processo. “O atalho regulatório é muito atípico e reflete a urgência de desenvolver vacinas para conter a Covid-19”, diz o imunologista gaúcho Jorge Kalil, diretor do Laboratório de Imunologia do Incor, responsável por uma das pesquisas em tal frente em andamento no Brasil.
Há, todavia, um temor recorrente em todos esses trabalhos: o da mutação do vírus. À medida que o microrganismo se reproduz, ele pode gerar “erros” em seu genoma que são transferidos para suas futuras cópias. Nesse ponto, porém, existe um aspecto positivo. Em um artigo publicado na revista americana Science, Andrew Rambaut, biólogo molecular da Universidade de Edimburgo, na Escócia, explica que o Sars-CoV-2 acumula, em média, uma ou duas mutações por mês. Esse ritmo é de duas a quatro vezes menor que o do vírus da gripe comum — que exige uma nova imunização a cada ano.
No passado, quando as vacinas não existiam, a Terra era um lugar bem mais perigoso para viver. Coincidentemente, a China foi o primeiro país a descobrir uma forma rudimentar de vacinação, ainda no século X: a prática da “variolação” consistia em expor indivíduos saudáveis a tecidos das feridas causadas pelas doenças para aumentar a imunidade das populações. Oito séculos mais tarde, o médico britânico Edward Jenner fez um experimento com um menino de 8 anos chamado James Phipps: inseriu pus de uma ferida de varíola bovina no garoto, que teve sintomas leves e ficou imune à varíola humana. Em 1798, os resultados foram publicados, e a palavra vacina — vaccine, em inglês, originária do latim vaccinus, que significa “de vaca” — foi cunhada. Desde então, cada vez mais pessoas, milhões delas, deixaram de morrer vítimas de um sem-número de vírus. Há motivos, sim, para acreditar que esse será o antecedente histórico que se repetirá com a Covid-19.
Publicado em VEJA de 29 de abril de 2020, edição nº 2684


 SEGUIR
SEGUIR
 SEGUINDO
SEGUINDO



















